[팜뉴스=김민건 기자] 최근 국내 첫 RET(Rearranged During Transfection) 변이 표적치료제 '레테브모(셀퍼카티닙)' 허가 이후 바이오마커와 표적항암제 연관성을 다시 주목하고 있다. 왜, 바이오마커를 주목하며 어떤 효과를 기대하는 걸까.

2일 개인 유전체와 진료 정보 등을 분석해 진료 정확도와 치료 효과를 높이려는 노력이 새로운 신약 개발로 이어지고 있다.
특히, 정밀 의료(Precision medicine)로 대변되는 표적항암제와 이머징 바이오마커(Emerging biomarker)가 암 치료 분야 패러다임을 주도하고 있다.
바이오마커는 혈액이나 체액 등 신체 조직에서 정상·비정상적인 과정을 통해 발견할 수 있는 생물학적 분자다. 질병, 신체 상태를 확인하는 '지표'로 활용하면 암을 예측하고 찾아낼 수 있다. 암을 유발하는 주요한 유전자 돌연변이를 '이머징 바이오마커'로 부르는 이유다.
즉, 표적항암제는 특정 유전 변이를 분자 단위까지 표적해 암세포를 공격한다. 이때 항암제 효용성과 정확도를 높이는 도구가 바이오마커다. 이 둘은 '뗄레야 뗄 수 없는 사이'인 셈이다.
지난 25일 열린 레테브모 기자간담회 관련 자료를 보면 EGFR, ALK, ROS1 등 바이오마커를 가진 암 환자에게 표적치료제를 사용할 경우 생존기간 중앙값은 3.5년이었다. 이에 반해 유전 변이가 있지만 표적치료제를 사용하지 않은 환자는 2.4년, 유전 변이가 없는 환자는 2.1년으로 큰 차이를 나타냈다.
이에 유럽종양학회(European Society for Medical Oncology, ESMO)는 전이성 비소세포폐암 환자에게 차세대 염기서열 분석(Next Generation Sequencing, NGS)을 권하고 있다.
NGS는 정밀의학의 대중화를 이끌고 있는 유전자 진단 검사법이다. 암세포 조직을 특정 분석 패널 위에 올려놓고 검사하면 어떤 유전자가 변이를 일으켜 암을 발생시키는지 확인할 수 있다. 개인별 유전자에 따라 적합한 치료제를 제공하는 툴이다. NGS 검사는 '생거시퀀싱'으로 불리는 PCR 방식 1세대 유전자진단 기술보다 진보된 검사법이다.
▶암 원인 알아도 치료제 없었던 RET 변이
레테브모도 바이오마커로 RET 유전자 변이를 확인함으로써 폐암과 갑상선암을 표적한다.
올해 3월 11일 식품의약품안전처가 허가한 레테브모 적응증을 보면 ▲전이성 RET 융합·양성 비소세포폐암 성인 환자 ▲전신요법에서 진행성·전이성 RET 변이 갑상선 수질암 성인 또는 만 12세 이상 소아 환자 ▲방사선 요오드에 불응하며 이미 소라페닙 또는 렌바티닙 등 치료 경험이 있는 진행성·전이성 RET 융합·양성 갑상선암 성인 환자 치료로 돼 있다.
그 이전까지는 수술 불가능한 4기 비소세포폐암 환자는 RET 변이를 확인해도 마땅한 표적치료제가 없어 항암화학요법으로 치료해야 했다. 화학요법이 표적치료제 대비 치료 예후가 좋지 않은 것은 잘 알려져 있다. 더구나 RET 변이 폐암 환자는 뇌 전이 동반율이 25%로 일반 폐암 환자 8~10% 보다 높다. RET 변이 폐암 4기의 경우 뇌전이 경험 확률이 46%에 달한다.
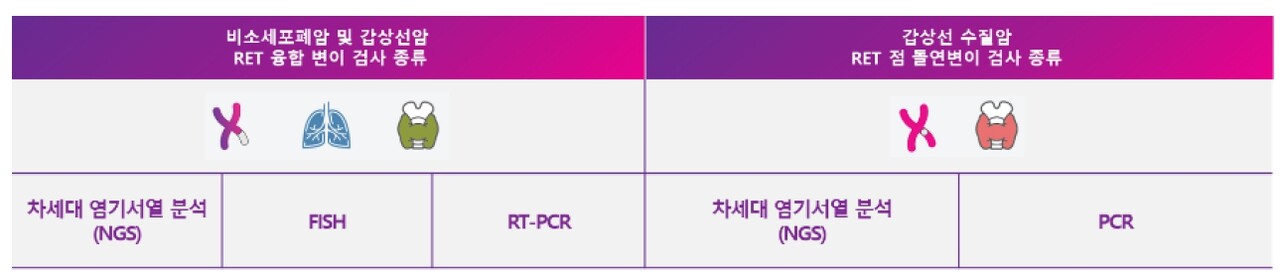
여기서 점 돌연변이는 가장 빈번히 발생하는 유전자 이상을 의미한다. DNA 한 개 염기가 다른 염기로 바뀌는 것이 '점 돌연변이(Point mutation)'며, 염색체 재배열의 한 형태로 염색체 양 끝이 잘리고 손상된 양끝이 서로 융합하는 것이 '유전자 융합'이다.
RET이라는 바이오마커를 발견했기에 유전자 이상으로 발생한 RET 융합, RET 점 유전 변이 폐암·갑상선암 환자를 효과적으로 치료할 수 있는 길이 열렸다.
RET 바이오마커를 확인한 결과 '비소세포폐암'에서는 RET 점 변이보다 RET 융합이 더 많이 확인된다. KIF5B-RET이 50~70%이며 CCDC6, NCOA4 등이 RET과 융합해 변이를 일으킨다.
'갑상선 유두암' 환자 6.8~40%는 CCDC6 또는 NCA4와 융합한 RET 변이가 나타난다. 이로 인해 갑상선 상피 증식과 분화 조절 기전이 무너져 암이 발생한다.
갑상선 수질암은 RET 점 변이로 생기며 유전성이다. 부모로부터 물려받은 RET 원종양(Proto oncogene)변이가 원인으로 환자의 99%가 해당한다. 이 경우 연령, 가족력 상관없이 모든 환자와 가족 구성원의 RET 변이를 분석한다.
갑상선암 생존율은 높지만 전이성은 수술이 어려워 생존 확률이 떨어진다. 방사성 요오드에 불응한 환자의 10년 생존율은 약 10%에 머물며 평균 기대여명은 3~5년이다.
갑상선 수질암도 마찬가지다. 항암요법, 방사선 치료에 반응하지 않아 조기진단과 치료가 중요하다. RET 점 변이를 가진 갑상선 수질암은 예후도 좋지 않다.
하지만, RET 바이오마커와 만난 레테브모는 ' LIBRETTO 001' 임상에서 기존 치료법 대비 생존율 향상이 가능함을 보였다.
RET 융합 비소세포폐암 환자의 경우 암세포가 얼마나 감소했는지를 보여주는 지표인 '객관적 반응률(Objective Response Rate, ORR)'이 85%(39명, 치료 경험 없음)와 64%(치료 경험 있음, 105명)를 기록했다.
RET 융합 갑상선암에서는 이전에 치료 경험이 있는 환자 19명에서 ORR 79%를 보였다. RET 점 변이 갑상선 수질암은 88명(치료 경험 없음)에서 ORR 73%와 55명(치료 경험 있음) 69%를 기록하며 효과적인 치료 옵션이 될 수 있음을 보였다.
중요한 부분은 임상에서 확인한 효과를 실제 진료 현장에서 경험하느냐다. 레테브모 기자간담회 연자로 나선 홍민희 연세암병원 교수가 소개한 실제 사례를 보면 기대감을 가질만하다.
홍 교수가 진료한 한 환자는 58세로 지난 2018년 11월 검사에서 4기 비소세포폐암으로 진단됐다. 뼈전이 등이 있었지만 EGFR이나 ALK 변이가 없었고 PD-L1 반응도 없었다.
이에 환자에게 면역항암제 키트루다(당시 비급여)와 항암화학요법을 병용했다. 투여는 6주기(3주씩)로 이뤄졌고 4~5개월 후 질병 진행이 확인됐다.
하지만, 홍 교수와 환자는 이미 첫 치료가 실패한 뒤 어떻게 할 것인지 의논을 나눴었기에 NGS 분석을 의뢰해 RET 융합 변이를 발견할 수 있었다.
RET 변이는 NGS나 형광 제자리 부합법(FISH), 역전사 중합효소연쇄반응(RT-PCR) 등 검사로 알 수 있다. 다만, RET 융합과 점 돌연변이를 한 번에 확인할 수 있는 검사는 NGS다. 민감도가 높아 효과적인 검사가 가능하다. 홍 교수와 환자가 NGS 분석으로 RET 변이를 확인한 것은 맞춤형 치료의 사례를 보여준 것이다.
또 다른 환자는 레테브모 임상에 참여 중인 환자였다. 엑스레이상 왼쪽 폐에 덩어리가 있었지만 임상 참여를 통해 폐에 있는 암세포 덩어리가 7~6cm 등으로 점점 감소하는 모습을 볼 수 있었다.
이에 홍 교수는 "기존에는 치료법이 없던 환자를 대상으로 표적 유전자를 찾았고, 알아도 좋은 치료제가 없던 (상황에) 임상 중인 레테브모가 좋은 사례가 될 수 있었다"며 향후 기대감을 표현했다.
관련기사
- RET 표적치료제 레테브모, '이것' 없으면 말짱 도루묵?
- 국내 첫 RET 표적항암제 '레테브모', 신속심사 통해 허가
- 두가지 항암적응증 동시 획득한 다중표적 항암제 탄생
- 면역항암제 시장 더 복잡해진다...바이오마커로 '쪽집게 과외' 수준 요구돼
- 첫 RET변이 표적치료제 '레테브모' 국내 출시, 적합한 치료 혜택 제공 기대
- 암종 불문 ORR 44% 레테브모, 미국서 고형암 2차치료 승인
- RET 변이표적 레테브모의 3·9·11개월, 허가부터 급여설정까지 8개월 만에 '척척'
- 차세대 ROS1 융합양성 폐암 치료제 온다, 반응률 78% 어그티로 "3년 이상 효과 지속"
개의 댓글
댓글 정렬
그래도 삭제하시겠습니까?

